تركز هذا المقال بشكل أساسي على كسور العمود الفقري الناتجة عن الصدمات. إذا كنت بحاجة إلى مزيد من المعلومات حول كسور العمود الفقري الناتجة عن هشاشة العظام، يرجى الرجوع إلى مقال “هشاشة العظام وكسور العمود الفقري”.
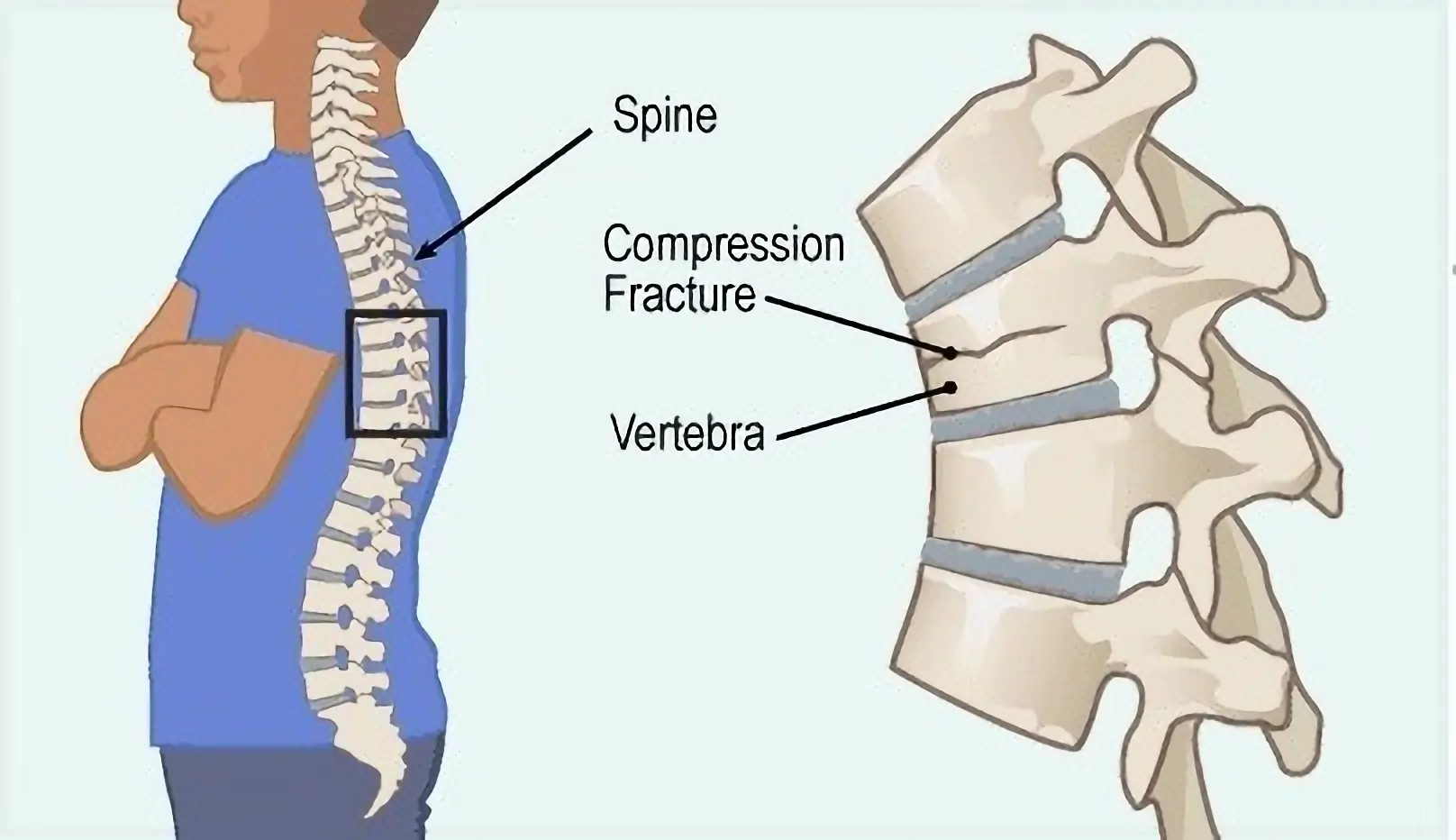
كسور العمود الفقري الصدري والقطني
تتفاوت كسور العمود الفقري في درجة شدتها. بعض الكسور تعتبر إصابات خطيرة للغاية ناتجة عن تأثيرات عالية الطاقة وتتطلب إجراءًا طارئًا. بينما يمكن أن تحدث بعض الكسور الأخرى نتيجة لحوادث بسيطة، مثل السقوط البسيط أو عند أشخاص كبار السن الذين يعانون من هشاشة العظام.
غالبًا ما تحدث كسور العمود الفقري في منطقة الصدر والظهر أو عند نقطة تقاطعهما. يتوقف نوع العلاج على شدة الكسر وما إذا كان هناك إصابات أخرى مصاحبة لها.
فهم كيفية عمل العمود الفقري سيساعدك في تفهم كسور العمود الفقري بشكل أفضل.
أسباب كسور العمود الفقري الصدري والقطني
قد تحدث كسور العمود الفقري في منطقتي الصدر والقطن نتيجة لصدمات عالية الطاقة، مثل:
- حوادث تصادم السيارات أو الدراجات النارية.
- السقوط من ارتفاع كبير.
- الحوادث الرياضية.
في العديد من الحالات، يعاني هؤلاء المرضى من إصابات خطيرة أخرى تتطلب علاجاً فورياً. وبناءً على شدة الكسر، يمكن أن يتأثر الحبل الشوكي و/أو الأعصاب أيضًا.
بالإضافة إلى ذلك، قد تحدث كسور في العمود الفقري نتيجة فشل العظام. على سبيل المثال، يمكن أن تسبب العظام الهشة للأشخاص الذين يعانون من هشاشة العظام أو وجود أورام أو حالات صحية أخرى تضعف العظام حدوث كسور، حتى عندما يكون التأثير طفيفًا على الفقرات – مثل الانحناء أو السقوط من ارتفاع منخفض. قد تحدث هذه الكسور على مر الزمن دون أي أعراض وتسبب إزعاجًا حتى تكسر العظم.
وصف كسور العمود الفقري الصدري والقطني
تتنوع أنماط كسور العمود الفقري بشكل كبير، وتصنفها الأطباء عادة بناءً على نمط الكسر الفعلي ووجود إصابة في الحبل الشوكي. يلعب تصنيف نمط الكسر دورًا مهمًا في تحديد العلاج المناسب.
الأنماط الثلاثة الرئيسية لكسور العمود الفقري هي:
- انحناء الكسر.
- امتداد الكسر.
- دوران الكسر.
نمط كسر الانثناء
كسر الضغط: في هذا النوع من الكسور، يحدث كسر في الجزء الأمامي من الفقرة مع فقدان ارتفاعه، بينما يبقى الجزء الخلفي من الفقرة غير متضرر. وعادةً ما يتميز هذا النوع من الكسور بالاستقرار (حيث لا تحدث تشوهات في توضع العظام) ونادرًا ما يصاحبه مشاكل عصبية. يحدث كسور الضغط عادةً لدى الأشخاص الذين يعانون من هشاشة العظام.
كسر انفجاري محوري: يحدث في هذا النوع من الكسور خسارة ارتفاع الفقرة من الجانبين، الأمامي والخلفي، ويحدث غالبًا بسبب سقوط من ارتفاع كبير وهبوط على القدمين. وقد يؤدي كسر الانفجار المحوري في بعض الحالات إلى ضغط على العصب. يمكن أن يكون بعض هذه الكسور مستقرة، في حين يكون البعض الآخر غير مستقر بشكل ملحوظ (حيث تتغير مواقع العظام).
نمط كسر التمديد
كسر الانثناء / التشتيت: في هذا النوع من الكسور، يتم تمزيق الجزء العلوي والسفلي حرفيًا. يمكن أن يحدث هذا النوع من الكسور في حالة التصادم المباشر مع السيارة، عندما يتم دفع الجسم للأمام بينما يتم تثبيت الحوض بواسطة حزام الأمان. وعادةً ما يكون هذا النوع من الكسور غير مستقر.
نمط فشل التناوب
كسر العملية المستعرضة: يحدث هذا النوع غير المألوف من الكسور نتيجة للدوران الجانبي الشديد أو الانحناء. وعادةً ما لا يؤثر هذا النوع على الاستقرار.
الكسر والخلع: إنها إصابة غير مستقرة تشمل العظام و/أو الأنسجة الرخوة حيث تتحرك الفقرة (تنزلق) من موضعها الطبيعي إلى الفقرة المجاورة لها. وغالبًا ما تتسبب هذه الإصابات في زيادة الضغط على الحبل الشوكي بشكل خطير.
علامات
كسور العمود الفقري الصدري أو القطني تسبب آلامًا تتراوح بين متوسطة وشديدة في منطقة الظهر، وتزداد حدتها مع الحركة.
إذا تضرر الحبل الشوكي أو الأعصاب، قد يعاني المريض من مشاكل في الأمعاء أو المثانة، مصاحبة لتنميل أو وخز أو ضعف في الأطراف.
في حالة وقوع صدمة ذات طاقة عالية كسبب للكسر، قد يتعرض المريض لإصابات في الدماغ وفقدان الوعي. وقد تظهر أيضًا إصابات أخرى تعرف بإصابات التشتت، والتي تسبب آلامًا تفوق آلام الظهر. في هذه الحالات، يجب أن يتم التفكير بأن المريض قد تعرض لكسر في العمود الفقري، خاصة بعد حدث ذو طاقة عالية مثل حادث سيارة.
فحص الطبيب
المرضى الذين يعانون من كسور العمود الفقري الصدري والقطني نتيجة لصدمة يحتاجون إلى علاج طارئ، وقد يكون من الصعب تقدير مدى الضرر خلال الفحص الأول.
في موقع الحادث، يقوم فريق الاستجابة الأولية لخدمات الطوارئ بتقدير العلامات الحيوية للمريض، بما في ذلك الوعي والقدرة على التنفس ومعدل ضربات القلب. بعد تحديد العلامات الحيوية، يقوم المسعفون بتقييم وجود نزيف واضح أو إصابات بارزة.
قبل نقل المريض، يجب على فريق الطوارئ تثبيت عنق المريض وظهره. سيقوم فريق الطوارئ بإجراء تقييم شامل في غرفة الطوارئ بالمستشفى.
الفحص البدني
يقوم طبيب الطوارئ بإجراء تقييم شامل يبدأ من الفحص البدني ويمتد إلى كافة أجزاء الجسم من الرأس حتى أخمص القدمين، ويشمل ذلك الفحص للرأس والصدر والبطن والحوض والأطراف والعمود الفقري.
يقوم الطبيب أيضًا بتقييم حالة الجهاز العصبي للمريض، ويتضمن ذلك اختبار لقدرته على الحركة والإحساس بوضعية أجزائه الجسمية. يتم أيضًا إجراء اختبارات لرصد ردود أفعال المريض، مما يساعد في تحديد وجود أي تلف في الحبل الشوكي أو الأعصاب.
قد يقوم الطبيب أيضًا بفحص توتر عضلات المستقيم وتقييم مدى قدرة المريض على إفراغ مثانته دون مساعدة. قد تشير مشاكل الأمعاء والمثانة إلى وجود تلف خطير في الحبل الشوكي.
بعد الفحص البدني، يكون هناك حاجة لإجراء اختبارات تصويرية لتقييم الإصابات بشكل أفضل. يتضمن ذلك إجراء أشعة سينية وتصوير CT (التصوير المقطعي المحوسب) وMRI (التصوير بالرنين المغناطيسي) حسب الضرورة لمناطق مختلفة، بما في ذلك العمود الفقري الصدري والظهر.
علاج
علاج كسور العمود الفقري الصدري أو القطني يعتمد على عدة عوامل:
- إصابات أخرى وعلاجها.
- نمط الكسر الذي يعاني منه المريض.
- هل هناك تلف في الأعصاب؟
بعد تقييم جميع الإصابات الأخرى التي قد تكون تهديدًا للحياة من قبل فريق الصدمات، يقوم الطبيب بتقييم نوع الكسر في العمود الفقري ويحدد ما إذا كانت هناك حاجة لإجراء جراحة في العمود الفقري أم لا.
في حالة كسور الانثناء:
- العلاج غير الجراحي يمكن استخدامه لمعظم حالات الانثناء، بما في ذلك الكسور المستقرة والكسور الناتجة عن هشاشة العظام. يتضمن العلاج استخدام دعامة لمدة تتراوح من 6 إلى 12 أسبوعًا. ومن خلال زيادة التمارين والنشاط البدني تدريجيًا وأداء جلسات علاج طبيعي، يتم تحقيق التعافي لدى معظم المرضى بشكل آمن من مشاكل ما بعد الإصابة.
- العلاج الجراحي غالبًا ما يكون مطلوبًا للكسور الانفجارية غير المستقرة التي تحتوي على عوامل مثل حجم الكسور الكبيرة وانخفاض حاد في ارتفاع الجسم والفقرات والانحناء الزائد أو تلف الأعصاب نتيجة لضغط جسمي أو فقراتي. يتضمن العلاج الجراحي تخفيف الضغط على الحبل الشوكي (في حالة تلف الأعصاب) وتثبيت الكسر.
تسمى طريقة إزالة الضغط من العمود الفقري استئصال الصفيحة الفقرية. هذه العملية تتضمن إزالة القوس العظمي الذي يشكل الجزء الخلفي من القناة الشوكية (الصفيحة) وأي عظام أخرى تضغط على الحبل الشوكي. تقلل هذه العملية من الضغط على الحبل الشوكي وتوفر مساحة إضافية للحركة الخلفية. بعد استئصال الصفيحة الفقرية، يتم تثبيت الكسر عن طريق إعادة بناء العظم التالف أو وضع مسامير فوق وتحت الكسر.
نمط كسر التمديد
علاج إصابات الامتداد يعتمد على العوامل التالية:
- حالة العمود الفقري ومدى تلفه.
- إمكانية إعادة تجميع العظام معًا (تصغيرها) باستخدام الأقواس أو القوالب.
عادةً ما يمكن علاج كسور الامتداد بدون جراحة إذا لم تكن الكسور مصحوبة بتمزق في الأربطة أو تأثير كبير على الهيكل العظمي للعمود الفقري. في هذه الحالات، يُرتدي المريض دعامة أو قالبًا لفترة تتراوح بين 6 إلى 12 أسبوعًا ويتم مراقبة التقدم بعناية.
إذا تضررت الأربطة الخلفية للعمود الفقري، قد تصبح الجراحة ضرورية. أيضًا، إذا تم كسر الفقرات نتيجة تأثير قوي، يجب أن يتم تثبيت الكسر جراحيًا.
نمط فشل التناوب
عادةً ما يُعالج كسور العملية المستعرضة بشكل غير جراحي عن طريق زيادة التدريجية في الحركة، مع أو بدون دعامة، استنادًا إلى مدى الراحة الشخصية.
أما فيما يتعلق بالعلاج الجراحي، يحدث كسر العمود الفقري الصدري والقطني عادة بسبب تأثيرات عالية الطاقة جدًا ويمكن أن يكون هناك تلفًا غير مستقرًا للغاية وتأثيرات خطيرة على الحبل الشوكي أو الأعصاب. في هذه الحالات، يكون العلاج الجراحي ضروريًا. غالبًا ما يكون الوقت المناسب لإجراء الجراحة معقدًا وقد يتم تأخيره في حالة وجود إصابات حيوية تهدد الحياة.
إجراء جراحي
الأهداف النهائية للجراحة تشمل:
- إعادة توجيه العظام إلى مواضعها الصحيحة.
- تثبيت الكسر بشكل محكم.
- تقليل الضغط على الحبل الشوكي والأعصاب.
- تمكين المريض من الخروج المبكر من المستشفى.
تعتمد طريقة الجراحة المستخدمة على نمط الكسر، حيث يمكن للجراح أن يختار بين النهج الأمامي (الأمامي)، أو الجانبي (الجانبي)، أو الخلفي (الخلفي)، أو توظيف مزيج من هذه النهج.
تتضمن الأدوات المتخصصة المستخدمة في جراحة العمود الفقري البراغي المعدنية والقضبان والأقفاص، والتي تستخدم لتثبيت العمود الفقري بشكل فعال.
المضاعفات
تتضمن المضاعفات المرتبطة بكسور العمود الفقري الصدري والقطني ما يلي:
- جلطات الدم في الحوض والساقين – يمكن أن تنشأ هذه الجلطات خلال فترات طويلة من الراحة في الفراش أو قلة الحركة.
- الانسداد الرئوي – حيث تتحرر جلطة دموية وتنتقل إلى الرئتين.
- التهاب الرئة.
- قرحة الضغط.
هناك أيضًا بعض المضاعفات المرتبطة بجراحة العمود الفقري، وتشمل:
- النزيف.
- العدوى.
- تسرب السائل الشوكي.
- مضاعفات الجرح.
سيناقش طبيبك هذه المخاطر معك وسيتخذ تدابير محددة لمنع المضاعفات المحتملة، وقد تشمل هذه الإجراءات:
- العلاج المبكر.
- الطرق الميكانيكية مثل استخدام الجوارب الضاغطة للساق وأدوية للوقاية من جلطات الدم.
- الجراحة عند الضرورة.
- برامج ما بعد الجراحة.
بغض النظر عن نوع العلاج، ستواجه فترة إعادة تأهيل بعد شفاء الكسر، حيث تتضمن أهداف إعادة التأهيل:
- تقليل الألم.
- استعادة القدرة على الحركة.
- إعادة المريض إلى حالة ما قبل الإصابة في أقصر وقت ممكن.
قد يوصي طبيبك بالعلاج الطبيعي للمساعدة في تحقيق هذه الأهداف، سواء كنت داخل المستشفى أو خارجه.
إذا كان كسرك ناجمًا عن هشاشة العظام، فقد تكون معرضًا لخطر إصابة مزيد من الكسور. سيوصي طبيبك بعلاجات لعلاج فقدان كثافة العظام أثناء العلاج والتعافي. في بعض الحالات، قد تحدث مشكلات تعقد عملية إعادة التأهيل والتعافي، مثل عدم كفاية التقليل من الكسور، وتلف الأعصاب (الشلل)، والتشوه التدريجي في العمود الفقري.
كما تعلمون، فإن أيًا من الطرق المذكورة ليست نهائية وقد تكون فعالة فقط في فئات عمرية معينة.
الطريقة الأكثر فعالية وتأكيدًا لزيادة الطول هي جراحة زيادة الطول. للحصول على مزيد من المعلومات حول هذه الجراحة، يُمكنكم التواصل مع خبرائنا عبر تطبيق WhatsApp.



